Z niewydolnością
serca da się żyć!
Zamknij menu
Głównymi celami leczenia niewydolności serca są: złagodzenie objawów, wydłużenie życia, poprawa jego jakości
Leczenie niewydolności serca powinno zostać indywidualnie dostosowane do każdego chorego
Wymaga to ścisłej współpracy między lekarzem a chorym. Kluczowe jest przestrzeganie wszystkich zaleceń lekarskich oraz regularne przyjmowanie leków.
W leczeniu pacjentów z niewydolnością serca ważne są 3 elementy:
– zmiana stylu życia obejmująca stosowanie odpowiedniej diety oraz aktywności fizycznej
– leczenie przyczynowe (zabiegowe i/lub farmakologiczne)
– leczenie objawowe (farmakologiczne)
Dużą wagę w leczeniu niewydolności serca przykłada się do leczenia chorób współistniejących – np. chorób nerek, płuc, cukrzycy itd.
Skuteczne leczenie niewydolności serca opiera się
na systematycznym stosowaniu leków z różnych grup
w odpowiednio dobranych przez lekarza dawkach.
Zależnie od producenta, nazwy handlowe leków mogą być różne,
dlatego ważne aby znać nazwy rodzajowe, napisane na opakowaniu
drobnym drukiem.
Najczęściej stosowane leki w niewydolności serca zostały podane w poniższym spisie.
Z konieczności zawiera on jedynie niezbędne informacje.


Kompleksowa rehabilitacja kardiologiczna jest istotnym elementem leczenia niewydolności serca i przynosi efekty zarówno w stabilnym okresie choroby, jak i po epizodach zaostrzenia.
Także w czasie pandemii COVID-19 zalecany jest regularny wysiłek fizyczny. O tym jak ćwiczyć bezpiecznie, dowiesz się z niniejszej ulotki (pobierz)
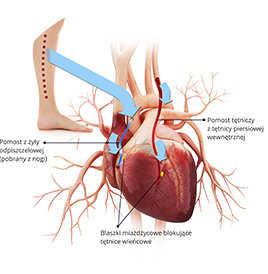
U pacjentów z niewydolnością serca oraz chorobą wieńcową w zależności od stwierdzonych nieprawidłowości może być potrzeba wykonania zabiegów poprawiających ukrwienie mięśnia sercowego.

– przezskórny zabieg, polegający na wprowadzeniu stentu czyli metalowej siateczki w kształcie walca do zwężonej tętnicy wieńcowej oraz poszerzeniu naczynia w tym miejscu, dzięki czemu zostaje przywrócony prawidłowy przepływ krwi w tętnicy zaopatrującej mięsień sercowy w krew.

Elektroterapia – stymulator, kardiowerter-defibrylator
Pacjenci, u których występują zaburzenia rytmu serca lub przewodzenia mogą mieć wskazania do wszczepienia urządzeń:
W wybranych sytuacjach pomocne może być wykonanie tzw. ablacji elektrycznej, czyli zniszczenia w sercu grupy komórek odpowiedzialnej za powstawanie arytmii.
U chorych z bardzo ciężką niewydolnością serca, u których leczenie farmakologiczne, zabiegowe i rehabilitacja nie dają już efektu możliwym sposobem leczenia u ściśle wybranych jest przeszczepienie serca.
Przeszczepienie serca jest sprawdzoną metodą leczenia schyłkowej niewydolności serca. Pierwszy udany przeszczep serca u człowieka został wykonany w 1967 r przez Bernarda. Pierwszego przeszczepienia serca w Polsce dokonał prof. Moll w 1969 r. Obecnie niektórzy pacjenci po transplantacji żyją z nowym sercem w dobrej kondycji przez wiele lat. Warunkiem tak dobrego wyniku leczenia jest brak znacznego uszkodzenia innych narządów, dobra współpraca z pacjentem, udany dobór narządu i wiele innych czynników. Operacja przeszczepienia polega na rozcięciu klatki piersiowej, podłączeniu aparatu do krążenia pozaustrojowego, usunięciu chorego serca i wszczepieniu w jego miejsce serca pobranego od dawcy zmarłego z przyczyn pozasercowych. Zabieg poprzedzony skomplikowanymi przygotowaniami trwa ok 4-5 h. Warunkiem koniecznym do utrzymania prawidłowej pracy serca jest przyjmowanie leków immunosupresyjnych (zapobiegają one odrzuceniu przeczepionego serca przez układ odpornościowy).
Pompy mechaniczne mogą wspomagać lub zastąpić pracę lewej komory serca, rzadziej obu komór. Stale prowadzone są prace nad ulepszaniem tych urządzeń. Są albo maszynami znajdującymi się poza ciałem chorego i podłączonymi do układu krążenia specjalnymi rurkami albo miniaturowymi urządzeniami implantowanymi do ciała pacjenta. Pompy wszczepialne umożliwiają choremu poruszanie się. Zależnie od konstrukcji poszczególne pompy mogą być stosowane krótkoterminowo (kilka dni), średnioterminowo (do ok. 3 miesięcy) lub długoterminowego (zdarzają się zastosowania przez kilka miesięcy, a nawet lat). Z wielu względów powyższe metody leczenia nie mogą zostać zaoferowane wszystkim chorym z niewydolnością serca. Jednym z poważnych powodów jest zbyt mała liczba zgłaszanych dawców narządów, a także niedoskonałości i brak dostępności bardzo kosztownych pomp. Do każdej z tych metod leczenia są określone wskazania i przeciwskazania.